Pourquoi utiliser un préservatif reste important ?
Le préservatif joue un rôle essentiel dans la protection de votre santé sexuelle.- Protection contre les IST : Il est le seul moyen efficace pour éviter des maladies telles que le VIH, la chlamydia, la syphilis ou la gonorrhée. Certaines de ces infections peuvent rester asymptomatiques, mais entraîner des complications graves si elles ne sont pas traitées.
- Prévention des grossesses non désirées : En l’absence d’autres méthodes contraceptives, un rapport non protégé expose à un risque important de grossesse.
- Accessibilité et simplicité : Facile à utiliser, le préservatif est disponible dans les pharmacies, supermarchés, et distribué gratuitement dans certains centres de santé.
Les conditions indispensables pour abandonner le préservatif
Pour envisager des rapports sans préservatif, plusieurs critères doivent être respectés.Dépistage complet des deux partenaires
Avant toute chose, un dépistage complet des infections sexuellement transmissibles est indispensable. Cela inclut des tests pour :- Le VIH
- La syphilis
- La chlamydia
- La gonorrhée
- Les hépatites B et C.
Relation monogame et de confiance
Une relation exclusive, basée sur la fidélité mutuelle, réduit considérablement les risques d’exposition aux IST. Assurez-vous d’avoir une communication ouverte et honnête avec votre partenaire.Adoption d’une méthode contraceptive fiable
Pour éviter une grossesse non désirée, choisissez une méthode contraceptive adaptée à votre situation : pilule, stérilet, implant, ou injection contraceptive. Consultez un professionnel de santé pour faire le bon choix.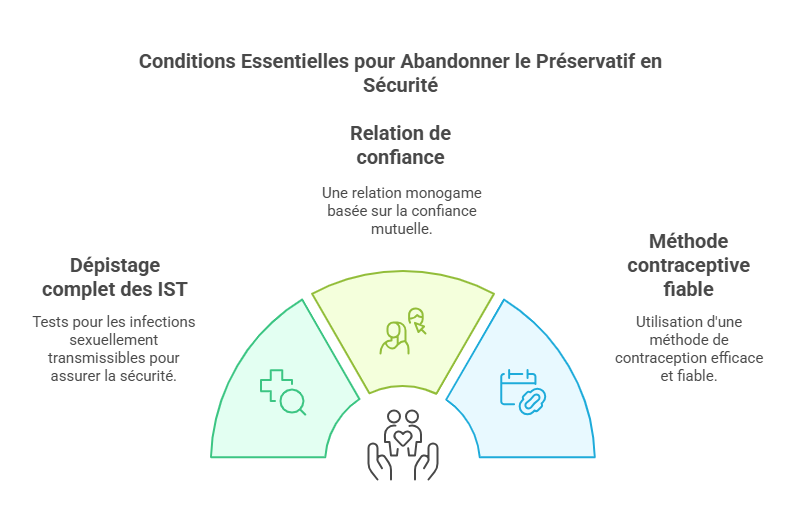
Les précautions et habitudes à adopter
Même si les conditions précédentes sont réunies, certaines habitudes doivent être intégrées dans votre routine.Communication ouverte
Un dialogue honnête est la clé d’une vie sexuelle saine. Parlez librement de vos antécédents sexuels, de vos attentes, et de vos craintes avec votre partenaire. Cela renforce la confiance et limite les malentendus.Surveillance de la santé sexuelle
Continuez à réaliser des bilans de santé réguliers, même dans une relation stable. Cela permet de détecter d’éventuelles infections asymptomatiques.Réintroduction du préservatif si nécessaire
En cas de doute, comme une infidélité ou un changement de partenaire, reprenez l’utilisation du préservatif jusqu’à ce qu’un nouveau dépistage soit effectué.Les risques à ne pas négliger
Même avec toutes les précautions, certains risques persistent.- IST asymptomatiques : Certaines infections, comme la chlamydia, passent souvent inaperçues. Non traitées, elles peuvent entraîner des complications graves, notamment l’infertilité.
- Grossesses non désirées : Aucun contraceptif n’est efficace à 100 %. Le stérilet ou la pilule, bien que très fiables, peuvent présenter des taux d’échec minimes.
Tableau comparatif des méthodes contraceptives
| Méthode contraceptive | Efficacité | Avantages | Inconvénients |
|---|---|---|---|
| Pilule contraceptive | 99% (avec usage parfait) | Facile d’utilisation, régule le cycle menstruel. | Risque d’oubli, peut provoquer des effets secondaires (maux de tête, nausées). |
| Stérilet hormonal (SIU) | Plus de 99% | Longue durée (3 à 5 ans), action locale, peu d’entretien. | Nécessite une pose médicale, possible gêne initiale ou saignements irréguliers. |
| Stérilet en cuivre (DIU) | Plus de 99% | Sans hormones, protection immédiate, longue durée (jusqu’à 10 ans). | Peut augmenter les douleurs menstruelles ou les saignements. |
| Implant contraceptif | Plus de 99% | Longue durée (3 ans), sans entretien après la pose. | Peut modifier les cycles menstruels, nécessite un retrait médical. |
| Patch contraceptif | 91% à 99% | Facile d’utilisation, change hebdomadairement. | Risque de décrochage, moins discret, nécessite une prescription. |
| Anneau vaginal | 91% à 99% | Change mensuellement, dose stable d’hormones. | Peut être inconfortable pour certaines, nécessite une régularité pour le remplacement. |
| Préservatif masculin | 98% (usage parfait) | Protège contre les IST, facile d’accès et d’utilisation. | Risque de rupture ou d’utilisation incorrecte, peut réduire les sensations. |
| Préservatif féminin | 95% (usage parfait) | Protège contre les IST, plus d’autonomie pour les femmes. | Moins connu, peut être inconfortable pour certains partenaires. |
| Injection contraceptive | 94% à 99% | Longue durée (3 mois), discret. | Nécessite une visite médicale régulière, peut modifier les cycles menstruels. |
| Méthodes naturelles | 76% à 88% | Pas de produits chimiques, favorise la connaissance du cycle. | Risque élevé d’erreur, nécessite une discipline stricte et un cycle très régulier. |
Conseils pratiques pour une transition en toute sécurité
- Planifiez un rendez-vous médical : Consultez un professionnel pour discuter de votre santé sexuelle et choisir une méthode contraceptive adaptée.
- Établissez un "contrat de confiance" : Engagez-vous avec votre partenaire à respecter la fidélité et à effectuer des dépistages réguliers.
- Informez-vous davantage : Utilisez des ressources fiables comme le Planning Familial ou des cliniques spécialisées pour approfondir vos connaissances.
Contrat de Confiance - Relation de Couple et Santé Sexuelle
Ce contrat a pour objectif de renforcer la confiance mutuelle et d'assurer la santé sexuelle des deux partenaires dans une relation exclusive. Il repose sur les engagements suivants :1. Fidélité mutuelle
- Nous nous engageons à maintenir une relation monogame et exclusive.
- Tout changement dans notre relation sera communiqué honnêtement à l'autre.
2. Santé sexuelle
- Nous nous engageons à effectuer un dépistage complet des infections sexuellement transmissibles (IST) avant d'abandonner l'usage du préservatif.
- Nous planifierons des bilans de santé réguliers pour surveiller notre état de santé sexuelle.
3. Communication
- Nous nous engageons à discuter ouvertement de nos attentes, de nos craintes, et de tout événement pouvant affecter notre relation.
- Tout doute ou inconfort sera abordé de manière respectueuse et sans jugement.
4. Engagement à la sécurité
- En cas de doute, nous convenons de réintroduire temporairement l’usage du préservatif jusqu’à nouvel examen médical.
Signatures
Nom et signature du partenaire 1 :
Nom et signature du partenaire 2 :
Ce contrat est destiné à renforcer la communication et la confiance au sein de la relation. Il n'a pas de valeur juridique.

